بیماری عروق کرونر قلب
بيماري هاي قلبي عروقي يكي از عوامل خطرساز و تهديد كننده زندگي انسان ها مي باشد. بيماري هاي قلبي عروقي ، بيماري هايي هستند كه در قلب و رگ ها رخ مي دهند .از ميان بیماری های قلبی عروقی، بيماري عروق كرونر قلب ، یکی از شايع ترين نوع بيماري های قلبي است كه تا به امروز باعث مرگ افراد زیادی شده است . آمار بالاي مرگ و مير در اثر اين بيماري، اهميت بررسي و پرداختن به اين بيماري را دوچندان ميكند .
بنايراين به منظور كسب اطلاعات درمورد بيماري عروق كرونر قلب با کلینیک قلب و عروق دکتر تپش ما همراه باشيد .
شما می توانید با پیوستن به ما از طریق آیکون های سمت چپ ، از تازه های درمان بیماری های قلبی و تماس مستقیم با پزشک بهره مند شوید .
فهرست مطالب
بیماری عروق کرونر قلب(CAD) چیست ؟
قلب شما یک پمپ عضلانی قوی است که وظیفه دارد هر روز حدود 3000 گالن خون را در بدن شما جابجا کند. مانند سایر عضلات ، قلب شما برای اینکه به درستی کار کند ، نیاز به تأمین مداوم خون دارد. عضله قلب شما خون مورد نیاز خود را برای انجام کار خود از عروق کرونر دریافت می کند.
بیماری عروق کرونر باریک شدن یا انسداد شریانهای کرونر است که معمولاً در اثر آترواسکلروز ایجاد می شود. آترواسکلروز (که به آن “سخت شدن” یا “گرفتگی” شریانها گفته می شود) تشکیل کلسترول و رسوبات چربی (به نام پلاک) در دیواره های داخلی شریان ها است. این پلاکها می توانند جریان خون به عضله قلب را با گرفتگی شریان و یا عملکرد غیر طبیعی شریان محدود کنند.
بدون داشتن خون کافی ، قلب از اکسیژن و مواد مغذی حیاتی لازم برای درست کار کردن محروم است. این می تواند باعث درد قفسه سینه به نام آنژین شود. اگر خونرسانی به بخشی از عضله قلب به طور کامل قطع شود ، یا اگر تقاضای انرژی از قلب بسیار بیشتر از خونرسانی آن شود ، ممکن است حمله قلبی (آسیب به عضله قلب) رخ دهد.
بیماری های عروق کرونر چه کسانی را تحت تاثیر قرار می دهد ؟
بیماری قلبی عامل اصلی مرگ و میر در زنان و مردان در ایالات متحده است. بیماری عروق کرونر 16.5 میلیون آمریکایی را مبتلا می کند.

انجمن قلب آمریکا (AHA) تخمین می زند که شخصی در آمریکا تقریباً هر 40 ثانیه یک حمله قلبی داشته باشد. علاوه بر این ، برای بیمارانی که هیچ فاکتور خطری برای بیماری های قلبی ندارند ، خطر ابتلا به بیماری های قلبی عروقی در طولانی مدت برای آقایان 6/3 درصد و برای خانم ها کمتر از 1 درصد است.
در افرادی که فاکتور های خطر بیماری های قلبی دارند ، خطر ابتلا به بیماری قلبی عروقی را در طول عمر به 5/37 درصد برای آقایان و 3/18 درصد در خانمها افزایش می یابد.
عوامل خطر بیماری عروق کرونر قلب چیست؟

عوامل خطری که در ابتلا به بیماری عروق کرونر قلب قابل تغییر نیستند شامل موارد زیر است:
جنس: مردان در مقایسه با زنان خطر حمله قلبی بیشتری دارند و مردان زودتر از زنان دچار سکته قلبی می شوند. با این حال ، با شروع از سن 70 سالگی ، این خطر برای زنان و مردان برابر است.
سن: پیشرفت بیماری عروق کرونر قلب به احتمال زیاد با افزایش سن ، به خصوص بعد از سن 65 سالگی بروز می کند.
سابقه خانوادگی بیماری قلبی: اگر والدینی با سابقه بیماری قلبی دارید ، خطر ابتلا به بیماری های قلبی را افزایش می دهد ، به خصوص اگر آنها قبل از سن 50 سالگی تشخیص داده شده باشند. از پزشک خود بخواهید که در چه مواردی مناسب است که آزمایش بیماری قلبی را شروع کنید تا بتوان آن را تشخیص داد و زود درمان کرد.
نژاد : مثلا خطر ابتلا به بیماری های قلبی در بین آمریکایی ها و سرخپوستان آمریکایی ، از برخی از آمریکایی های آسیایی بیشتر است. این تا حدودی به دلیل افزایش چاقی و دیابت در این جمعیت است.
عوامل خطری که در ابتلا به بیماری عروق کرونر قلب قابل کنترل هستند شامل موارد زیر است:
استعمال سیگار و قرار گرفتن در معرض دود سیگار
کلسترول خون بالا و تری گلیسیرید بالا – به ویژه کلسترول LDL بالا (“بد”) بیش از 100 میلی گرم در لیتر و کلسترول HDL کم “خوب” زیر 40 میلی گرم در لیتر.
برخی از بیماران که بیماری قلبی یا رگهای خونی موجود دارند و سایر بیماران که ریسک بسیار بالایی دارند باید به سطح LDL کمتر از 70 میلی گرم در دسی لیتر برسند. پزشک شما می تواند دستورالعمل خاصی را ارائه دهد.
فشار خون بالا (140/90 میلی متر جیوه یا بالاتر)
دیابت کنترل نشده (HbA1c> 7.0)
عدم تحرک جسمی
اضافه وزن (شاخص توده بدنی (25-29 کیلوگرم بر متر مربع) یا چاقی (BMI بالاتر از 30 کیلوگرم در متر مربع)
توجه: نحوه توزیع وزن شما مهم است. اندازه گیری کمر شما یکی از راه های تعیین توزیع چربی است. اندازه دور کمر شما اندازه ناحیه بالاتر از ناف شماست . خطر ابتلا به بیماری های قلبی عروقی مانند بیماری عروق کرونر قلب ، با اندازه دور کمر بیش از 35 اینچ در زنان و در مردان بیش از 40 اینچ افزایش می یابد.
استرس کنترل نشده یا عصبانیت
رژیم غذایی ناسالم
هر چه عوامل خطر بیشتری داشته باشید ، احتمال ابتلا به بیماری عروق کرونر بیشتر است.بنا براین در این شرایط مراجعه به بهترین متخصص قلب و عروق جزء مهم ترین اقدامات در سلامت قلب و عروق شما می باشد.
کلینیک قلب دکتر تپش با داشتن پزشکانی حاذق در زمینه تشخیص و درمان بیماری های قلبی و عروقی از پیشرفته ترین روش های علم پزشکی و دستگاه ها استفاده می کنند.
سندرم های حاد عروق کرونر چیست؟
آنژین ناپایدار: این عامل ممکن است اولین نشانه بیماری های عروق کرونر باشد. اگرچه این بیماری اغلب با داروهای خوراکی (مانند نیتروگلیسیرین) تسکین می یابد ، اما ناپایدار است و ممکن است به حمله قلبی منجر شود. معمولاً برای درمان آنژین ناپایدار ، درمان پزشکی جدی یا استفاده از یک روش درمانی لازم است.
انفارکتوس میوکارد بدون صعود قطعهST: این نوع حمله قلبی یا MI باعث ایجاد تغییرات عمده در الکتروکاردیوگرام (ECG) نمی شود. با این حال ، نشانگرهای شیمیایی موجود در خون نشان می دهد که آسیب به عضله قلب وارد شده است. در NSTEMI ، انسداد ممکن است جزئی یا موقت باشد ، بنابراین میزان خسارت معمولاً نسبتاً اندک است.
انفارکتوس میوکارد با صعود قطعه ST: این نوع حمله قلبی یا MI در اثر انسداد ناگهانی در خون رسانی ایجاد می شود. این ناحیه بر روی قسمت بزرگی از ماهیچه های قلب تأثیر می گذارد و باعث ایجاد تغییر در ECG و همچنین نشانگرهای شیمیایی خون می شود.
اگرچه برخی از افراد دارای علائمی هستند که نشان می دهد آنها به زودی ممکن است دچار سندرم حاد عروق کرونر شوند ، اما ممکن است برخی افراد تا زمانی وقوع آن هیچ علامتی نداشته باشند و هنوز هم ، عده ای دیگر به هیچ وجه علائم سندرم حاد عروق کرونر ندارند.
تمام سندرمهای حاد عروق کرونر نیاز به ارزیابی و درمان اضطراری دارند.
بنابراین شما میتوانید با مراجعه به کلینیک قلب و عروق دکتر تپش نسبت به درمان و ارزیابی سندروم حاد کرونری اقدام نمایید .
ایسکمی چیست؟
ایسکمی بیماری است که به عنوان “گرفتگی عضله قلب” توصیف می شود. ایسکمی وقتی اتفاق می افتد که شریان کرونر باریک به جایی برسد که نتواند خون غنی از اکسیژن برای تأمین نیازهای قلب تأمین کند. برای رفع نیازهای قلب ، عضله قلب از نظر اکسیژن “گرسنه” می شود.
ایسکمی را می توان با گرفتگی پا مقایسه نمود. به این صورت که وقتی کسی مدت زمان طولانی ورزش می کند ، عضلات پاها دچار گرفتگی می شوند ، زیرا در انتظار اکسیژن و مواد مغذی هستند . قلب شما ، همانند یک ماهیچه ، برای ادامه کار به اکسیژن و مواد مغذی نیاز دارد. اگر میزان خون عضله قلب برای تأمین نیازهای آن ناکافی باشد ، ایسکمی رخ می دهد و ممکن است شما احساس درد در قفسه سینه یا علائم دیگری داشته باشید.
ایسکمی بیشتر هنگام تقاضای قلب برای اکسیژن اضافی رخ می دهد. این بیماری بیشتر در زمان ورزش (فعالیت) ، غذا خوردن ، هیجان یا استرس یا قرار گرفتن در معرض سرماخوردگی رخ می دهد.
هنگامی که ایسکمی در کمتر از 10 دقیقه با استراحت یا داروها تسکین یابد ، به شما گفته می شود که “بیماری شریان کرونر پایدار” یا “آنژین پایدار” دارید. بیماری عروق کرونر می تواند تا حدی پیش برود که ایسکمی حتی در حالت استراحت رخ دهد.
ایسکمی و حتی حمله قلبی ممکن است بدون علائم هشدار دهنده اتفاق بیفتد . به آن ایسکمی “خاموش” گفته می شود. ایسکمی خاموش ممکن است در بین همه مبتلایان به بیماری قلبی رخ دهد ، اگرچه در بین مبتلایان به دیابت نیز شایع است.
چه عواملی باعث تنگ شدن عروق کرونر می شود؟
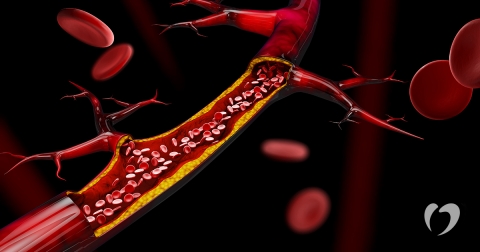
عروق کرونر شما مانند لوله های توخالی شکل می گیرد که از طریق آنها خون می تواند آزادانه جریان یابد. دیواره های عضلانی عروق کرونر به طور معمول صاف و الاستیک بوده و با لایه ای از سلول ها به نام اندوتلیوم روکش شده است. اندوتلیوم یک سد فیزیکی بین جریان خون و دیواره های شریان کرونر ایجاد می کند .
بیماری عروق کرونر قلب از زمان جوانی شروع می شود. قبل از سالهای نوجوانی ، دیواره رگ های خونی شروع به نمایان کردن چربی می کنند. هرچه پیرتر می شوید ، چربی تشکیل می شود و باعث آسیب جزئی به دیواره رگ های خونی شما می شود.
مواد دیگری که از طریق جریان خون شما عبور می کنند ، مانند سلول های التهابی ، مواد زائد سلولی ، پروتئین ها و کلسیم ، به دیواره رگ می چسبند. چربی و سایر مواد برای تشکیل ماده ای به نام پلاک ترکیب می شوند.
با گذشت زمان ، داخل شریان ها پلاک هایی با اندازه های مختلف ایجاد می شوند. بسیاری از رسوبات پلاک از داخل نرم بوده و دارای یک “کلاه” فیبری سخت است که قسمت بیرونی آن را پوشانده است. اگر سطح سخت ترک بخورد ، مواد نرم داخل پلاک به بیرون میریزد .
پلاکت ها (ذرات دیسک شکل در خون که به لخته شدن کمک می کند) به منطقه می آیند و لخته های خون در اطراف پلاک تشکیل می شوند. همچنین اندوتلیوم می تواند تحریک شده و عملکرد صحیحی نداشته باشد و باعث می شود شریان عضلانی در مواقع نامناسب فشرده شود. این باعث می شود شریان ها بیشتر باریک شوند.
گاهی اوقات ، لخته خون از هم می شکند و خون رسانی دوباره انجام می شود. در موارد دیگر ، لخته خون (ترومبوس عروق کرونر) ممکن است به طور ناگهانی جریان خون به عضله قلب (انسداد عروق کرونر) را مسدود کند و یکی از سه بیماری جدی به نام سندرمهای حاد عروق کرونر را ایجاد کند.
بیماری عروق کرونر قلب (CAD) چگونه تشخیص داده می شود؟
متخصص قلب و عروق شما (پزشک قلب) می تواند به شما بگوید که آیا به بیماری عروق کرونر مبتلا هستید؟
- در مورد علائم ، تاریخچه پزشکی و عوامل خطر با شما صحبت می کنند.
- انجام معاینه بدنی
- انجام تست های تشخیصی
آزمایشات تشخیصی به پزشک شما کمک می کند تا میزان بیماری عروق کرونر قلب ، تأثیر آن بر عملکرد قلب و بهترین شکل درمانی را برای شما ارزیابی کند. اینها شامل موارد زیر است:
- آزمایشات الکتروکاردیوگرافی ، مانند الکتروکاردیوگرام (ECG یا EKG) یا تست استرس ورزش ، از الکتروکاردیوگرام برای ارزیابی فعالیت الکتریکی ایجاد شده توسط قلب در حالت استراحت و فعالیت استفاده می کنند.
- آزمایشات آزمایشگاهی: شامل تعدادی آزمایش خون است که برای تشخیص و نظارت بر درمان بیماری های قلبی استفاده می شود.
- آزمایش تهاجمی ، مانند کاتتریزاسیون قلبی ، شامل قرار دادن کاتترها در رگ های خونی قلب است تا از این طریق نگاه دقیق تری به عروق کرونر شود.
سایر آزمایشهای تشخیصی ممکن است شامل موارد زیر باشد:
تصویربرداری هسته ای: با شناسایی اشعه از نقاط مختلف بدن پس از استفاده از ماده ردیاب رادیواکتیو ، تصاویر را تولید می کند.
آزمایشات سونوگرافی: مانند اکوکاردیوگرام، از امواج اولتراسوند یا موج فرکانس بالا برای ایجاد تصاویر گرافیکی از ساختارهای قلب ، عمل پمپاژ و جهت جریان خون استفاده می کنند.
آزمایشات رادیوگرافی : برای ایجاد تصاویری از ساختارهای داخلی قفسه سینه از دستگاه های اشعه ایکس یا ماشین های بسیار پیشرفته (CT ، MRI) استفاده می کنند.
درمان بیماری عروق کرونر
درمان بیماری عروق کرونر شامل کاهش عوامل خطرساز ، مصرف داروهای مطابق تجویز پزشک ، انجام اقدامات تهاجمی و یا جراحی و مراجعه به پزشک برای ویزیت های منظم است. درمان بیماری عروق کرونر برای کاهش خطر حمله قلبی یا سکته مغزی بسیار مهم است.
کاهش عوامل خطر به منظور درمان بیماری عروق کرونر قلب
کاهش عوامل خطر شامل ایجاد تغییر در سبک زندگی می شود. پزشک شما برای کمک به شما در ایجاد این تغییرات با شما همکاری خواهد کرد.
ترک سیگار به منظور درمان بیماری عروق کرونر قلب
در رژیم غذایی خود تغییراتی ایجاد کنید تا کلسترول خون کاهش یابد ، فشار خون شما کنترل شود و قند خونتان را در صورت ابتلا به دیابت کنترل کنید. غذاهای کم چرب ، کم سدیم و کم کلسترول توصیه می شود. محدود کردن الکل نیز مهم است . یک متخصص تغذیه خوب می تواند به شما در ایجاد تغییرات مناسب در رژیم غذایی کمک کند.
کلینیک تغذیه دکتر فرزاد با ارائه بهترین رژیم ها ، به شما در تغییر سبک زندگی و رژیم غذایی سالم کمک می کند .
هم چنین شما می توانید برای دستیابی به بهترین رژیم ها اپلیکیشن دکترفود را دانلود کنید .
سطح ورزش و فعالیت خود را افزایش دهید تا به وزن سالم دست یابید ، وزن سالم را حفظ کنید و استرس را کاهش دهید. اما ، قبل از شروع برنامه ورزشی با پزشک خود مشورت کنید.
شما می توانید به منظور دستیابی به انواع ورزش ها اپلیکیشن دکتر فود را دانلود کنید .
مصرف داروها به منظور درمان بیماری عروق کرونر قلب

اگر تغییرات شیوه زندگی برای کنترل بیماری های قلبی شما کافی نباشد ، ممکن است داروهایی برای درمان برخی از عوامل خطر مانند کلسترول بالا یا فشار خون بالا تجویز شود. متخصص قلب خوب شما بر اساس نیازهای شخصی ، وجود سایر شرایط سلامتی و وضعیت خاص قلب شما ، بهترین داروهای مورد نیاز را برای شما تعیین می کند.
استفادع از روشهای متداول مداخله ای به منظور درمان بیماری عروق کرونر
درمان بیماری عروق کرونر شامل آنژیوپلاستی بالون (PTCA) و قرار دادن استنت است. این روشها غیر جراحی محسوب می شوند زیرا توسط یک دکتر قلب خوب انجام می شود ، که با استفاده از یک لوله طولانی و نازک (سوند) که به داخل رگ خونی وارد می شود و به قلب می رسد. چندین نوع بالون یا کاتتر برای درمان پلاک در دیواره رگ موجود است. در صورت نیاز به مداخله درمانی ، پزشك شما براساس نیازهای فردی نوعی را که برای شما مناسب است تعیین می كند.
توجه کنید:
این روش ها خون رسانی به قلب شما را افزایش می دهد ، اما بیماری کرونر قلب را درمان نمی کند. شما هنوز هم باید با ایجاد تغییر در شیوه زندگی ، مصرف داروهای مطابق تجویز و پیروی از توصیه های پزشک ، عوامل خطر خود را کاهش دهید و خطر ابتلا به بیماری های بعدی را کاهش دهید.
مراقبت های پیگیری
بهترین متخصص قلب و عروق از شما می خواهد به طور مرتب برای معاینه بدنی و انجام آزمایش های تشخیصی ببیند. پزشک شما از اطلاعات به دست آمده از این ویزیت ها برای نظارت بر پیشرفت درمان شما استفاده خواهد کرد. برای اطلاع از زمان برنامه ریزی قرار ملاقات بعدی با پزشک متخصص قلب و عروق خود مشورت کنید.

دکتر ریحانه شعبانی تخصص بیماریهای قلب و عروق با کدنظام پزشکی: 124112 در شهر تهران است. ایشان با مهارت و تخصص بالایی که در امر تشخیص و درمان دارند، خدمات پزشکی مختلفی به بیماران خود ارائه میدهند. برای نوبت دهی دکتر ریحانه شعبانی به صفحه تماس با ما مراجعه کنید و بهصورت اینترنتی و غیرحضوری نوبت بگیرید.